Ratgeber

Das hilft Kindern mit Neurodermitis
Haut schützen, Auslöser meiden-
Gestörte Hautbarriere
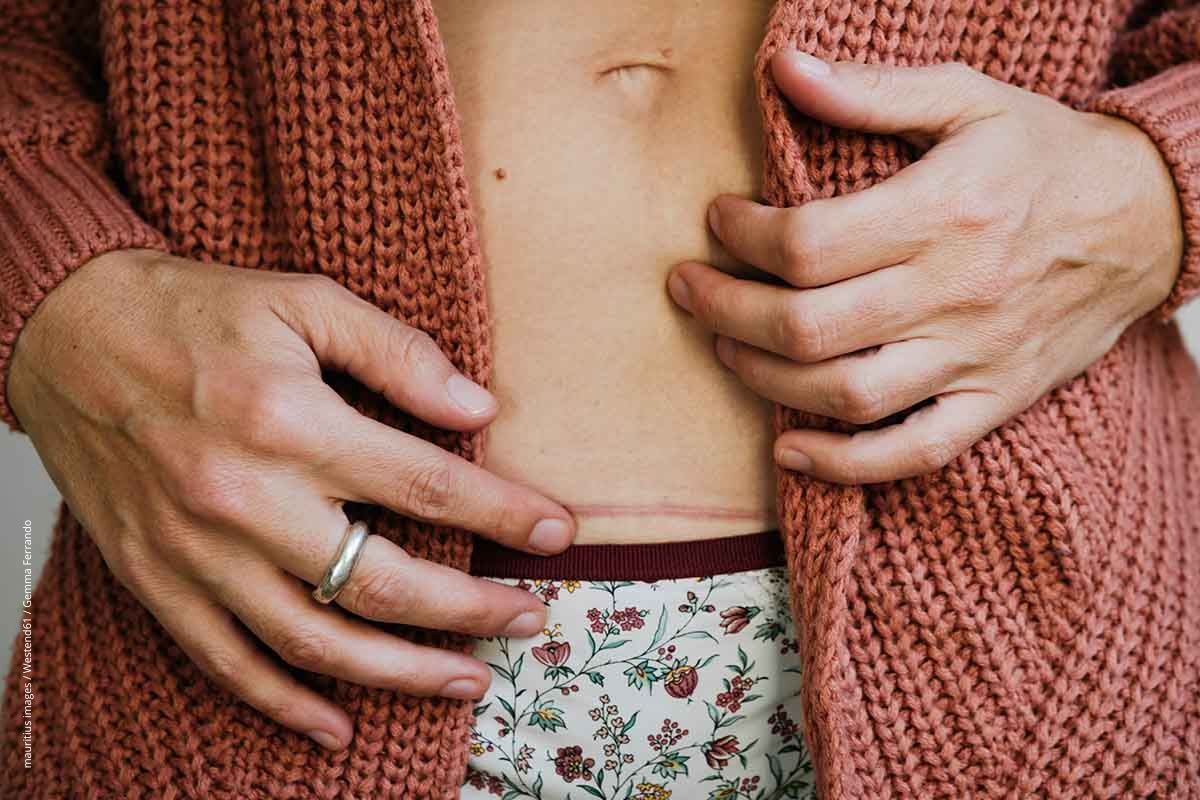
Die Neurodermitis (atopische Dermatitis) ist die häufigste chronische Hauterkrankung im Kindesalter: Etwa jedes zehnte Kind unter 15 Jahren ist betroffen. Viele erkranken bereits im Säuglingsalter, oft schon im zweiten oder dritten Lebensmonat.
Die Erkrankung äußert sich durch starken Juckreiz, trockene, raue Haut sowie entzündete, schuppige Ekzeme. Ursache ist eine genetisch bedingte Störung der Hautbarriere. Hinzu kommt häufig eine Dysbiose der Haut – das Gleichgewicht zwischen nützlichen und schädlichen Hautkeimen ist gestört. Auch Umweltfaktoren wie Allergene, Schadstoffe oder klimatische Einflüsse spielen eine Rolle.
Bei Säuglingen sind neben der Kopfhaut vor allem der Hals sowie die Streckseiten von Armen und Beinen betroffen. Bei Kleinkindern zeigen sich die Ekzeme eher an den Beugeseiten, bei Jugendlichen außerdem häufig im Gesicht sowie an Hals und Händen.
Neurodermitis ist für Kinder und ihre Familien sehr belastend. Der chronische Juckreiz tritt tags und nachts auf und kann den Schlaf erheblich stören. Säuglinge sind oft unruhig und weinen viel, ältere Kinder kratzen sich die Haut wund. Schon Kleinkinder schämen sich wegen der sichtbaren Hautveränderungen; werden die Kinder älter, ziehen sie sich nicht selten zurück.
Hinweis: Der Verlauf der Erkrankung ist sehr unterschiedlich. Bei manchen Kindern bessern sich die Symptome mit zunehmendem Alter oder verschwinden ganz, andere sind ein Leben lang betroffen.
Die Hautbarriere stärken
Bei Kindern mit Neurodermitis ist die Hautbarriere gestört: Sie verliert vermehrt Feuchtigkeit und kann Reizstoffe schlechter abwehren. Ziel der Behandlung ist es daher, die Haut langfristig zu stabilisieren. Eine intakte Hautbarriere kann entzündliche Schübe hinauszögern oder sogar verhindern.
Grundlage ist die tägliche Pflege mit rückfettenden und feuchtigkeitsspendenden Produkten. Geeignet sind Basiscremes oder -salben mit Inhaltsstoffen wie Glycerin, Urea (bei Kindern niedrig dosiert) oder Ceramiden. Sie helfen, Feuchtigkeit zu binden und die Haut zu schützen. Wichtig ist, die Haut ein- bis zweimal täglich einzucremen – auch in beschwerdefreien Phasen. Denn die gestörte Hautbarriere besteht dauerhaft, nicht nur während eines Schubs.
Fettreichere Salben eignen sich besonders für sehr trockene Haut, leichtere Lotionen sind bei milderen Formen oft angenehmer. Duftstoffe und Konservierungsmittel sollten möglichst vermieden werden, da sie die empfindliche Haut zusätzlich reizen.
Tipp: Regelmäßigkeit ist entscheidend – die Haut sollte vorbeugend gepflegt werden, nicht erst bei sichtbarer Trockenheit.
Richtig baden und waschen
Neben der Pflege ist ein schonender Umgang mit der Haut wichtig. Zu häufiges oder zu heißes Waschen kann sie zusätzlich austrocknen. Ideal sind kurze Bäder von fünf bis zehn Minuten in lauwarmem Wasser. Rückfettende Badezusätze können die Haut zusätzlich schützen. Auf stark schäumende oder parfümierte Produkte sollte verzichtet werden, ebenso auf herkömmliche Seifen, da sie die natürliche Schutzschicht angreifen.
Nach dem Baden sollte man die Haut nicht trockenrubbeln, sondern vorsichtig trocken tupfen. Innerhalb weniger Minuten sollte die Pflegecreme aufgetragen werden, um die Feuchtigkeit in der Haut zu halten.
Wer diese Empfehlungen beachtet, kann sein Kind auch täglich baden. Denn gerade für Säuglinge und Kleinkinder ist das Baden ein wichtiger Moment im Eltern-Kind-Kontakt.
Hinweis: Regelmäßige Schwimmbadbesuche sind grundsätzlich möglich. Wichtig ist, anschließend das Chlorwasser gründlich mit lauwarmem Wasser abzuspülen und die Haut gut einzucremen.
Den Juckreiz kontrollieren
Juckreiz ist das Leitsymptom der Neurodermitis. Er entsteht durch Entzündungen und Nervenreizung in der Haut und zählt zu den belastendsten Beschwerden. Kratzen verschafft zwar kurzfristig Erleichterung, verschlimmert jedoch die Entzündung und kann Infektionen begünstigen. Zudem entsteht ein sogenannter Juck-Kratz-Kreislauf.
Hilfreich sind kühlende Maßnahmen wie feuchte Umschläge oder spezielle Gele. Baumwollhandschuhe in der Nacht können verhindern, dass sich Kinder im Schlaf aufkratzen. Die Fingernägel sollten stets kurz gehalten werden.
Empfehlenswert ist eine spezielle Neurodermitis-Wäsche aus besonders glatten, atmungsaktiven Materialien wie Seide, Modal oder Lyocell. Für Säuglinge und Kleinkinder gibt es auch Modelle mit Anti-Kratzärmeln aus Seide und Baumwolle.
Im Internet werden gegen starkes Kratzen häufig Immobilisationsschienen empfohlen. Das sind Schienen, die am Arm befestigt werden und dadurch dessen Bewegung einschränken – also auch das Kratzen. Kinderärzt*innen raten davon dringend ab, denn solche Schienen behindern die Bewegung und damit die motorische Entwicklung des Kindes.
Bei sehr starkem Juckreiz verordnet die Ärzt*in Medikamente, um diesen zu lindern. Dazu gehören u. a. Antihistaminika und kortisonhaltige Cremes.
Tipp: Ablenkung hilft oft besser als ein Kratzverbot. Spielen, Vorlesen oder ruhige Aktivitäten können die Kinder vom Juckreiz ablenken.
Auslöser im Blick behalten
Bei Neurodermitis spielt auch das Umfeld eine große Rolle. Die Haut reagiert empfindlich auf äußere Reize wie Hitze, Schweiß, Allergene oder Schadstoffe.
- Umweltfaktoren. Extreme Kälte oder starke Wärme empfinden viele Neurodermitiskranke als unangenehm und juckreizfördernd. Gleiches gilt für trockene Heizungsluft. Günstig sind milde Außentemperaturen und eine Luftfeuchtigkeit von 40 bis 60 %. Um dies in Räumen zu erreichen, sollte häufig gelüftet werden. Schadstoffe, Allergene oder Tierhaare können die Beschwerden verstärken. In Innenräumen hilft regelmäßiges Saubermachen. Dabei sollte man fürs Staubwischen am besten feuchte Tücher verwenden und den Staubsaugerfilter regelmäßig wechseln.
- Allergietest. Ein Allergietest ist nur nötig, wenn Verdacht auf eine Allergie besteht. Dann wird dem Ergebnis entsprechend gehandelt, z. B. der Auslöser gemieden oder eine Hyposensibilisierung eingeleitet. Bei Hausstaubmilbenallergie sind auch spezielle Encasings (Umhüllungen) für die Bettwäsche nützlich.
- Kleidung. Für Kleidung eignet sich weiche, atmungsaktive Baumwolle oder Seide am besten. Kratzende Materialien wie Wolle, raue Stoffe oder synthetische Fasern sollten vermieden werden. Die Kleidung sollte generell locker und luftig sitzen. Weil Überhitzung den Juckreiz verstärkt, trägt man besser mehrere dünne Schichten als eine dicke und zieht die oberste bei Wärme aus. Neue Sachen wäscht man am besten vor dem ersten Tragen, um chemische Rückstände zu entfernen. Damit auch durch das Waschen keine reizenden Rückstände im Gewebe bleiben, wählt man ein mildes, duftstofffreies Waschmittel.
- Ernährung. Häufig wird bei der Neurodermitis auch die Ernährung für einen Schub verantwortlich gemacht. Doch deren Rolle ist individuell unterschiedlich. Nur bei einem Teil der Kinder lösen bestimmte Lebensmittel Beschwerden aus. Häufige Verdächtige sind Kuhmilch, Eier, Nüsse oder Weizen. Ernährungstagebücher können helfen, individuelle Auslöser zu erkennen. Wichtig ist dabei, mögliche Zusammenhänge sorgfältig zu beobachten und nicht auf Verdacht ganze Lebensmittelgruppen zu streichen. Stattdessen ist es sinnvoll, die mögliche Allergie oder Nahrungsmittelunverträglich bei der Ärzt*in gezielt abklären zu lassen.
Hinweis: Neben falscher Kleidung, trockener Luft und Lebensmitteln können auch Infekte, Stress oder Schlafmangel Neurodermitis-Schübe begünstigen.
Mit Cremes und Medikamenten die Haut beruhigen
Trotz guter Pflege kann es zu akuten Schüben mit Ekzemen kommen. In diesen Phasen ist eine intensivere Behandlung notwendig. Die Behandlung der Neurodermitis erfolgt heute nach einem klaren Stufenplan und richtet sich nach dem Ausmaß der Erkrankung. Anhand des SCORAD-Scores teilt man die Neurodermitis in drei Schweregrade ein:
Bei der leichten Neurodermitis (SCORAD < 25) sind weniger als ein Fünftel der Hautoberfläche des Kindes betroffen, der Juckreiz ist mild und der Nachtschlaf ungestört. Die Haut ist trocken mit leichten Rötungen. Schuppungen oder Nässen kommen so gut wie nicht vor. Bei dieser leichten Ausprägung reicht es meist, die Kinder konsequent mit rückfettender Basiscreme einzucremen. Außerdem müssen die genannten Auslöser vermieden werden.
Die mittelgradige Neurodermitis (SCORAD 25-50) betrifft 20 bis 50 % des Körpers. Der Juckreiz ist stark und erschwert sowohl den Alltag als auch den Schlaf. Es finden sich gerötete Ekzeme mit Schuppen, vereinzelt nasse Stellen und Krusten. Zusätzlich zur Basistherapie werden auf den betroffenen Bereichen antientzündliche Cremes eingesetzt, z. B. Kortison oder Calcineurin-Inhibitoren. Letztere sind insbesondere für empfindliche Hautareale wie das Gesicht, die Bereiche zwischen den Fingern und der Haut von Po und Genital geeignet.
Die schwere Neurodermitis (SCORAD > 50) befällt mindestens 50% der Haut mit ausgedehnten Ekzemen. Der Juckreiz ist extrem stark, die Kinder kratzen sich bis hin zu Blutungen. Der Schlaf ist stark gestört, der Alltag deutlich beeinträchtigt. Sind bei diesen schweren Formen Basistherapie und antientzündliche Cremes nicht ausreichend wirksam, verordnet die Ärzt*in zusätzlich eine Systemtherapie. Dabei handelt es sich um Medikamente, die entweder unter die Haut (subkutan) gespritzt oder als Tabletten eingenommen werden (Ciclosporin, Biologika, Dupilumab, JAK-Inhibitoren). Diese Wirkstoffe greifen gezielt in das fehlgesteuerte Immunsystem ein und können die Krankheitskontrolle deutlich verbessern.
Hinweis: Eine frühzeitige und konsequente Behandlung kann den Krankheitsverlauf langfristig positiv beeinflussen. Deshalb ist es wichtig, die Medikamente genau nach ärztlicher Anweisung zu verwenden und nicht eigenständig abzusetzen, sobald eine leichte Besserung eintritt.
Keine Angst vor Kortison!
Kortisoncremes sind auch bei Kindern ein bewährtes und sicheres Mittel zur Behandlung einer Neurodermitis. Sie werden vor allem in akuten Entzündungsschüben angewendet, also bei Rötung, Nässen und starkem Juckreiz. In diesen Phasen wird das Präparat ein- bis zweimal täglich dünn auf die betroffenen Hautstellen aufgetragen. Eine praktische Orientierung bietet die sogenannte „Fingertip-Unit“: Die Menge, die aus der Tube von der Fingerspitze bis zum ersten Fingergelenk reicht, genügt etwa für eine Fläche von zwei Handflächen des Kindes.
Die Auswahl der Wirkstärke richtet sich nach Alter, Körperregion und Schweregrad:
- Im Gesicht, an Hals und in Hautfalten werden schwache Präparate verwendet.
- An Armen, Beinen oder am Rumpf können – je nach Befund – mittelstarke Präparate nötig sein.
- Stärkere Kortisonpräparate kommen nur kurzfristig und unter ärztlicher Kontrolle zum Einsatz.
Die Behandlungsdauer ist in der Regel kurz: oft wenige Tage bis maximal zwei Wochen pro Schub. Sobald sich die Haut deutlich gebessert hat, wird die Anwendung reduziert oder beendet. Nebenwirkungen wie Hautverdünnung treten bei korrekter Nutzung nach ärztlicher Anleitung in der Regel nicht auf – moderne Kortisonpräparate gelten auch bei Kindern als sicher.
Wichtig ist die Kombination mit einer konsequenten Basispflege. Rückfettende, feuchtigkeitsspendende Cremes oder Salben werden auch während der Kortisontherapie täglich angewendet, um die Hautbarriere zu stabilisieren.
Eine systemische Kortisontherapie – also die Einnahme von Tabletten – kommt bei Kindern mit Neurodermitis aufgrund der Nebenwirkungen nur äußerst selten in Frage. Inzwischen gibt es zudem zahlreiche andere Wirkstoffe, die sich für Kinder und Säuglinge eignen. Dazu gehören z. B. das Biologikum Dupilumab oder der JAK-Inhibitor Baricitinib.
Hinweis: Die Angst vor Kortison ist weit verbreitet, aber bei korrekter Anwendung unbegründet. Unbehandelte Entzündungen und permanenter Juckreiz schaden der Haut und der Psyche des Kindes weitaus mehr als eine kurzfristige lokale Kortisonbehandlung.
Psychische Belastung ernst nehmen
Neurodermitis betrifft nicht nur die Haut. Studien zeigen, dass betroffene Kinder und Jugendliche ein erhöhtes Risiko für psychische Belastungen haben. Vor allem Depressionen und Angsterkrankungen sind bei ihnen häufiger als bei gesunden Gleichaltrigen.
Juckreiz, sichtbare Hautveränderungen und Schlafprobleme wirken sich auf das Wohlbefinden aus. Deshalb ist es wichtig, auch die emotionale Seite zu berücksichtigen. Eltern können unterstützen, indem sie
- die Erkrankung altersgerecht erklären
- das Kind aktiv in die Pflege einbeziehen
- für Verständnis im Umfeld sorgen.
Hinweis: Bei chronischen Erkrankungen unterstützen Selbsthilfegruppe nicht nur mit Informationen. Vor allem der Austausch mit anderen Betroffenen wirkt häufig entlastend. Solche Gruppen gibt es für Kinder und ihre Eltern, zu finden sind sie z. B. über den Bundesverband Neurodermitis e.V..
Quellen: S3-Leitlinie Atopische Dermatitis, Weins B, Schnopp C, Management der atopischen Dermatitis im Kindesalte, Pädiatrie 2025; 2
weiterlesen weniger

Was tun, wenn das Kind fiebert?
Temperaturalarm im Kinderzimmer-
Fieber als Zeichen der Abwehr
Der gesunde Körper benötigt gleichmäßige Bedingungen, um optimal zu funktionieren. Das betrifft auch die Körpertemperatur. Bei etwa 37° C arbeiten Stoffwechsel und Organe am effizientesten. Deshalb sorgt ein Regelsystem im Gehirn dafür, dass diese Temperatur gehalten wird. Als normal gelten Körpertemperaturen bis 37,5 °C.
Kommt es allerdings zu Bedrohungen wie z. B. einer Infektion, hebt der Körper seine Temperatur bewusst an – er entwickelt Fieber. Von Fieber spricht man bei Kindern und Jugendlichen bei einer Körpertemperatur ab 38,5° C, bei Babys unter 3 Monaten schon bei einer Temperatur ab 38° C.
In den meisten Fällen ist Fieber eine normale und hilfreiche Abwehrreaktion des Körpers gegen Krankheitserreger. Denn eine gesteigerte Körpertemperatur unterstützt den Organismus dabei auf mehrere Arten: Fieber feuert die eigenen Immunzellen an, mehr Antikörper zu produzieren, sich schneller zu den Erregern zu bewegen und diese effektiver anzugreifen. Zudem leiden die eingedrungenen Krankheitskeime unter der höheren Körpertemperatur. Viele Bakterien und Viren vermehren sich bei 39° C langsamer, was dem Immunsystem mehr Zeit zur Bekämpfung verschafft.
Ausgelöst wird das Fieber bei einer Infektion durch den Krankheitserreger selbst. Sind Bakterien, Viren oder Pilze in den Körper eingedrungen, werden aus ihnen Zellbestandteile freigesetzt. Diese Fett-Zucker-Moleküle aktivieren die Immunzellen, bestimmte Botenstoffe zu bilden (Zytokine wie z. B. Interleukin-1 und Interleukin-6). Die Botenstoffe lösen eine Kettenreaktion aus und bewirken schließlich, dass wie an einem Thermostat die Solltemperatur im Gehirn angehoben wird. Zur Erhöhung der Temperatur werden über das Nervensystem Befehle in den Körper geschickt: Die Wärmeproduktion steigt, indem die Muskeln zittern und mehr braunes Fettgewebe verbrannt wird. Gleichzeitig verengen sich die Gefäße und die Haare werden aufgerichtet, damit weniger Wärme nach außen abgegeben wird.
Normalerweise läuft das Fieber in drei Phasen ab.
- Der Fieberanstieg beginnt mit Schwäche und Frösteln bis hin zum Schüttelfrost. Der Temperaturanstieg konzentriert sich auf das Innere des Körpers. Die Haut ist blass, Hände und Füße fühlen sich kühl an.
- Beim Fieberplateau stellt sich bei einer höheren Körpertemperatur ein Gleichgewicht ein. Hände und Füße werden wieder warm, die Haut ist trocken.
- Beim Fieberabfall wird die Wärme nach außen verteilt, das Kind fängt an zu glühen und zu schwitzen.
Hinweis: Die häufigste Ursache für Fieber bei Kindern sind virale Infektionen wie Erkältung, Grippe oder Kinderkrankheiten. Sie sind für mehr als 90% der Fälle verantwortlich. Viel seltener führen bakterielle Infektionen wie z. B. eine Mittelohrentzündung dazu.
Wie misst man Fieber richtig?
Fieber messen ist gar nicht so einfach. Es gibt verschiedene Thermometer und verschiedene Methoden, die unterschiedlich genau messen und je nach Alter des Kindes eingesetzt werden sollten.
Bei Neugeborenen und Säuglingen sollte man die Temperatur immer mit einem Digitalthermometer im Po messen. Die möglichst flexible Spitze bestreicht man mit Fettsalbe oder Vaseline, um sie etwas gleitfähiger zu machen. Dann legt man das Baby auf den Rücken oder auf die Seite und winkelt die Beinchen an. Mit einer Hand hält man das Baby an Becken und Beinen, mit der anderen führt man vorsichtig das Thermometer in den After ein (1-2 cm bei Säuglingen, 1 cm bei Neugeborenen). Dann wartet man, bis das Piepsignal ertönt, zieht das Thermometer langsam wieder heraus und liest es ab.
Auch bei Kindern und Jugendlichen ist die Messung mit einem Digitalthermometer im Po am genauesten. Allerdings ist diese Prozedur nicht sonderlich beliebt. Eine Alternative bietet die Messung mit einem Trommelfell- oder Ohrthermometer. Dabei ist einiges zu beachten: Um die Messergebnisse nicht zu verfälschen, sollte das Kind vorher 15 Minuten nicht auf dem Ohr liegen. Dann geht man folgendermaßen vor:
- Die Ohrmuschel vorsichtig nach oben hinten ziehen, um den Gehörgang zu begradigen.
- Dann die Messspitze vorsichtig in das Ohr schieben, bis sie auf das Trommelfell zeigt (in Richtung gegenüberliegende Schläfe).
- Den Knopf drücken, auf den Piepton warten und die Temperatur ablesen.
Die Ohrtemperatur ist im Allgemeinen etwa 0,3-0,5° C niedriger als die im Po (rektal) gemessene Temperatur. Wichtig: Bei Wiederholungsmessungen immer im selben Ohr messen.
Bei älteren Kindern kann man die Temperatur auch mit einem Stirnthermometer oder mit dem Digitalthermometer unter der Zunge messen. Allerdings sind diese Methoden ungenauer. Die Messung der Temperatur unter der Achsel wird überhaupt nicht mehr empfohlen.
Wann muss das Fieberkind in die Arztpraxis?
In den meisten Fällen ist Fieber bei Kindern ein Zeichen für eine harmlose virale Infektion. Wenn es dem Kind gut geht, es ausreichend trinkt und keine Anzeichen für eine ernste Erkrankung vorliegen, muss es in der Regel nicht zur Ärzt*in. Treten jedoch Warnzeichen auf, muss die Kinder- oder Hausärzt*in eingeschaltet werden. Das ist zum Beispiel der Fall, wenn das Kind
- benommen, orientierungslos, nicht ansprechbar oder überaus schläfrig ist,
- schrill schreit oder starke Schmerzen hat,
- Krämpfe entwickelt,
- sehr schnell atmet oder sogar Luftnot entwickelt,
- bei Berührung empfindlich ist,
- ausgetrocknet ist oder seit über 12 Stunden keinen Urin mehr ausgeschieden hat
- einen Hautausschlag hat, der unter Druck mit einem Glas nicht verschwindet (dann handelt es sich um Hauteinblutungen) oder
- schwer krank wirkt.
Schon eines dieser Warnzeichen ist Grund genug, das Fieber ärztlich abklären zu lassen. Auch bei Kindern unter 3 Monaten, die 38° C aufweisen (im Po gemessen), sollte man eine Ärzt*in aufsuchen. Gleiches gilt, wenn man sehr unsicher oder besorgt ist.
Manche Kinder entwickeln beim Fiebern Fieberkrämpfe. Sie hören meist nach wenigen Minuten von selbst auf und hinterlassen keine bleibenden Schäden. Kommt es zum ersten Mal dazu, sollte das Kind in eine Notfallambulanz oder in die Kinderarztpraxis gebracht werden, um eine ernste Erkrankung auszuschließen. Ebenfalls den Notdienst rufen sollte man bei Anfällen, die länger als 5 Minuten dauern, bei denen das Kind blau wird oder eine Bewusstseinsstörung auftritt.
Hinweis: Zögern Sie bei Warnzeichen nicht, ärztliche Hilfe zu suchen. Außerhalb von Praxisöffnungszeiten erreicht man den ärztlichen Bereitschaftsdienst unter 116 117, im Notfall wendet man sich an den Rettungsdienst (112) oder bringt das Kind ins nächste Kinderkrankenhaus.
Was tun bei Fieber?
Liegen keine Warnsymptome (siehe oben) vor, kann das fiebernde Kind gut zu Hause betreut werden. Auch wenn es besorgten Eltern manchmal schwerfällt: Das Wichtigste ist, sich nicht aufzuregen und dem kranken Kind Sicherheit zu vermitteln.
Je nach Fieberphase kann man dem Kind helfen, damit es sich möglichst wohlfühlt.
- Wenn es beim Fieberanstieg fröstelt oder friert, deckt man es zu. Manchmal ist dem Kind schon in dieser Phase zu warm, dann reicht eine leichte Decke.
- Sind in der Plateauphase Hände und Füße wieder erwärmt, darf man körperwarme Wadenwickel machen. Sie dürfen nicht kühlen, da der Organismus sonst erneut zu einem Temperaturanstieg angeregt wird.
- Beim Fieberabfall fängt das Kind an zu „glühen“ und es entspannt sich meist. Ist ihm zu warm oder es schwitzt, reicht eine leichte Decke. Allerdings sollte es nicht gekühlt werden. Deshalb muss man auch verschwitzte Wäsche wechseln.
Es ist wichtig darauf zu achten, dass das Kind genug trinkt. Denn Fieber kann den Flüssigkeitsbedarf um bis zu 20 % steigern. Je nach Alter sind 1 Liter bis 1,5 L Flüssigkeit erforderlich. Geeignet sind Wasser, Tee oder verdünnte Säfte. Wenn das Kind nicht so recht trinken mag, kann man die Flüssigkeit mit einem Löffel oder einer kleinen Spritze zuführen. Wird das Trinken verweigert, ist dies eines der Gründe, Rücksprache mit einer Ärzt*in zu halten.
Ausreichend Ruhe und Schlaf fördern die Genesung und stärken das Immunsystem. Einem unruhigen Kind helfen Kuscheln oder Vorlesen, um das Einschlafen zu erleichtern. Fiebernde Kinder müssen allerdings nicht zwingend schlafen. Geht es ihnen gut, ist auch ruhiges Spielen oder Lesen erlaubt. In jedem Fall müssen fiebernde Kinder gut beobachtet werden, um mögliche Warnzeichen für eine Verschlechterung des Zustands zu erkennen.
Tipp: Für die Anwendung von Wadenwickeln gibt es Videos im Netz, z. B. unter www.feverapp.de/videos/#c760.
Sind Medikamente bei Fieber nötig?
Früher versuchte man in der Regel, Fieber zu senken. Heute weiß man dagegen, wie wichtig die erhöhte Körpertemperatur zur Abwehr von Erregern ist. Fieber zu senken verkürzt die Krankheitsdauer nicht. Im Gegenteil: Es kann den Heilungsprozess sogar stören. Deshalb ist es in den meisten Fällen nicht nötig, eine hohe Temperatur zu senken – der Körper regelt dies von selbst.
Kinderärzt*innen empfehlen fieber- und schmerzsenkende Medikamente deshalb nur, wenn das Kind Schmerzen hat. In Frage kommen dafür insbesondere Ibuprofen (für Kinder ab 3 Monaten) oder Paracetamol. Diese Medikamente können auch Nebenwirkungen haben. Deshalb sollten sie nur so lange verabreicht werden, bis es dem Kind besser geht. Auch die Dosierung ist wichtig und muss dem Körpergewicht angepasst werden. Auf keinen Fall darf die jeweilige maximale Tagesdosis überschritten werden. Die Dosisempfehlungen entnimmt man dem entsprechenden Beipackzettel. Rat dazu gibt es auch in der Apotheke oder bei der Kinderärzt*in.
Wenn das Kind trotz der Medikamente weiter Schmerzen hat, darf man nicht einfach das Präparat wechseln. Besser ist es, zuvor Rücksprache mit der Ärzt*in zu halten. Das gilt natürlich auch, wenn sich der Allgemeinzustand verschlechtert oder eines oder mehrere der oben genannten Warnzeichen auftreten.
Bei Kindern, die schon einmal einen Fieberkrampf erlebt haben, hat man früher manchmal fiebersenkende Mittel zur Vorbeugung empfohlen. Davon wird heute abgeraten. Denn diese Medikamente sind nicht in der Lage, Fieberkrämpfe zu verhindern. Stattdessen verordnet die Kinderärzt*in krampflösendes Diazepam, das die Eltern dem Kind bei einem erneuten Fieberkrampf in den Po verabreichen.
Antibiotika sind beim fiebernden Kind nur nötig, wenn eine schwere bakterielle Infektion vorliegt. Ansonsten überwiegen die Nachteile, z. B. Nebenwirkungen, aber auch Antibiotikaresistenzen. Ob bei Fieber ein Antibiotikum erforderlich ist, entscheidet die behandelnde Ärzt*in deshalb im Einzelfall.
Hinweis: Fieber nach Impfungen zeigt, dass sich der Körper mit dem Impfstoff wie gewünscht auseinandersetzt und Antikörper bildet. Fiebersenkende Mittel werden nur dann empfohlen, wenn das Kind nach der Impfung zusätzlich zum Fieber Schmerzen oder starkes Unwohlsein entwickelt.
Erholung muss sein!
Ist das Fieber abgeklungen, beginnt die Erholungsphase für das Kind. Auch diese Phase ist wichtig, da der Körper Gewebe repariert und sich das Immunsystem regeneriert. Oft ist das Kind noch blass und geschwächt, manche werden quengelig. Der Schlafbedarf ist meist hoch und der Appetit noch vermindert. Diese Phase dauert je nach Stärke der Infektion etwa 2 bis 5 Tage.
Essen sollten die Kinder dann besser leichte Kost. Dazu gehören Suppen und vitaminreiches Obst. Wie in den Fieberphasen muss darauf geachtet werden, dass das Kind ausreichend trinkt.
Bevor es wieder in den Kindergarten oder in die Schule geht, sollte das Kind mindestens einen Tag fieberfrei und fit sein. Damit auch Berufstätige ihre Kinder in Ruhe zuhause betreuen können, gibt für gesetzlich krankenversicherte Eltern spezielle Regelungen wie Kinderkrankentage und Kinderkrankengeld. Im Jahr 2026 können Versicherte je Kind unter 12 Jahren bis zu 15 Arbeitstage zuhause bleiben und Kinderkrankengeld beantragen, Alleinerziehende bis zu 30 Tage. Beantragt wird das Kinderkrankengeld bei der jeweiligen Krankenkasse.
Tipp: Ausführliche Infos zum Kinderkrankengeld gibt es auf der Webseite des Bundesgesundheitsministeriums.
Quelle:S3-Leitlinie Fiebermanagement bei Kindern und Jugendlichen
weiterlesen weniger

So hält man Osteoporose fern
Knochenfreundlich ernähren-
Knochen lebenslang im Umbau
Knochen ist kein totes Gewebe: Im Gegenteil, er wird das ganze Leben lang umgebaut. Dieser Prozess dient dazu, kleine Schäden im Knochen zu reparieren oder den Knochen auf verstärkte Belastungen anzupassen. Insgesamt überwiegt bis zum 30. Lebensjahr der Aufbau. Danach befindet sich der Knochen etwa zehn Jahre lang im Gleichgewicht, und ab Mitte 40 nimmt der Knochenabbau allmählich zu. Für seine Stoffwechsel benötigt der Knochen einiges an Mineralien, Vitaminen und Nährstoffen. Werden diese nicht ausreichend zugeführt, leidet die Knochenqualität und es droht Knochenschwund (Osteoporose). Eine knochenfreundliche Ernährung kann vor dieser folgenschweren Erkrankung schützen. Und wer gleichzeitig etwas für seinen Knorpel und gegen Entzündungen tut, beugt auch gegen Arthrose vor.
Hinweis: Knochengewebe ist sehr fleißig: Innerhalb von etwa 8–10 Jahren hat sich das gesamte Skelett einmal „komplett“ ausgetauscht, weil alter Knochen abgebaut und durch neuen ersetzt wird.
Kalziumhaushalt bildet die Basis
Der wichtigste Grundstoff für den Knochen ist Kalzium. Es wirkt wie Zement im Mauerwerk und sorgt dadurch dafür, dass der Knochen fest, stabil und belastbar ist. 99% des Kalziums stecken in den Knochen und den Zähnen, wobei der Knochen auch als Kalziumvorrat dient. Denn das wertvolle Mineral wird auch außerhalb des Knochens gebraucht, z. B. bei der Muskelkontraktion, bei der Weiterleitung von Nervenreizen und bei der Blutgerinnung. Ist der Kalziumgehalt im Blut zu niedrig, kann es der Körper aus dem Knochen freisetzen – wobei die Kalziumvorräte aber unverzüglich wieder aufgefüllt werden müssen, damit der Knochen nicht leidet.
Kalzium wird im Darm aus der Nahrung aufgenommen, Allerdings schwankt die Aufnahme mit 20 bis 60% der zugeführten Kalziummenge stark. Um ausreichend viel Kalzium aufzunehmen, empfehlen Expert*innen die tägliche Zufuhr von mindestens 1000 mg. Damit sieht es allerdings mau aus in Deutschland: nur etwa die Hälfte der Erwachsenen erreicht diese Menge. Gedeckt wird der Bedarf von 1000 mg zum Beispiel durch
- 125 mg Edamer
- 2,9 l Gerolsteiner Mineralwasser,
- 0,8 l Milch,
- 830 g Joghurt oder
- 540 g Tofu.
Obst und Gemüse enthalten ebenfalls Kalzium. Um auf 1000 mg täglich zu kommen, müssen allerdings auch hier sehr große Mengen von 470 g Grünkohl, 2,6 kg Kiwi oder 15 kg Bananen verzehrt werden. Auch Haferdrinks als Milchersatz sind oft mit Calcium angereichert und enthalten dann so viel Calcium wie Kuhmilch.
Hinweis: Die Aufnahme des Kalziums hängt nicht nur von der angebotenen Menge ab, sondern auch von Vitamin D. Bei starkem Vitamin-D-Mangel sinkt die Kalziumaufnahme im Darm unter 10%.
Kalziumräuber am Werk!
Eine knochenfreundliche Ernährung benötigt allerdings nicht nur ausreichend Kalzium. Es muss auch auf die Kalziumräuber in der Nahrung geachtet werden. Dies sind Lebensmittel, die bei übermäßigem Verzehr dazu führen können, dass dem Körper das angebotene Kalzium nicht ausreichend zur Verfügung steht.
- Phosphat. Die wichtigste Rolle spielt dabei Phosphat. Zwar fördert Phosphat gemeinsam mit Kalzium die Knochenstabilität. Wird es allerdings im Übermaß aufgenommen, behindert es die Kalziumresorption im Darm und fördert somit den Knochenabbau. Phosphat muss also keinesfalls gemieden, sondern nur ein Überschuss verhindert werden. Das gelingt, in dem man besonders phosphathaltige Lebensmittel wie Fleisch, Wurst und Cola sowie stark verarbeitete Produkte nur in Maßen konsumiert.
- Oxalsäure und Phytinsäure. Auch Oxalsäure kann Kalzium im Darm abfangen und auf diese Weise die Aufnahme ins Blut verhindern. Empfohlen wird deshalb, oxalreiche Nahrungsmittel wie Spinat, Rhabarber, Kakao, Schokolade und Mangold nicht in übergroßen Mengen zu verzehren. Gleiches gilt für die Phytinsäure, die ebenfalls das Kalzium im Darm bindet. Besonders reich an Phytin sind Sojabohnen, Erdnüsse sowie Müsli aus frischem Getreide sowie Vollkornbreie.
- Alkohol, Kaffee und schwarzer Tee. Koffein im Übermaß kann dem Knochen auf zwei Arten schaden: Es hemmt die Kalziumaufnahme aus dem Darm und fördert die Kalziumausscheidung über die Niere. Alkohol hemmt die Kalziumaufnahme und schadet der Leber, wodurch der dort stattfindende Vitamin-Stoffwechsel gestört wird.
Hinweis: Kochsalz fördert die Osteoporose, indem es die Kalziumausscheidung über die Niere ankurbelt. Es ist ratsam, sparsam zu salzen und statt auf Kochsalz auf Gewürze zu setzen. Das tut nicht nur dem Knochen gut, sondern auch dem Blutdruck.
Unabdingbar: Vitamin D
Ohne die ausreichende Zufuhr von Vitamin D kann der Knochen das mit der Nahrung aufgenommene Kalzium nicht richtig nutzen. Denn Vitamin D verbessert nicht nur die Aufnahme des Mineralstoffs über die Darmschleimhaut. Es fördert auch seinen Einbau in den Knochen und hemmt den Knochenabbau. 10 bis 20% des Vitamins wird über die Nahrung aufgenommen, 80 bis 90% unter Sonneneinstrahlung in der Haut gebildet. Von April bis September reicht für die Vitamin-D-Versorgung ein täglicher Aufenthalt von 30 Minuten im Freien, wobei Arme und Gesicht unbedeckt sein müssen.
Der Tagesbedarf an Vitamin D beträgt etwa 800 Internationale Einheiten (IE). Etwa 80% der Männer und 91% der Frauen erreichen diese Werte nicht. Auf einen Mangel weisen diffuse Knochen- und Muskelschmerzen hin. Bei Verdacht sollte die Ärzt*in die Blutspiegel messen und der Mangel ausgeglichen werden. Dafür sind häufig Vitamin-D-Tabletten nötig. Denn die Auswahl an Vitamin-D-reichen Lebensmitteln ist gering und nicht nach jedermanns Geschmack. Dazu zählen Lebertran, Seefisch (Hering, Makrele,Lachs), Leber und Eigelb. Bei Vitamin-D-Mangel werden zum Ausgleich meist Tagesdosen von 1000 IE Vitamin D empfohlen. Diese Menge steckt z. B. in
- 80 g Hering, 160 g Lachs oder 190 g Aal sowie in
- 670 g Kalbfleisch oder
- 830 g Steinpilzen.
Hinweis: Vitamin D darf nicht überdosiert werden. Wer mehr als 4000 IE pro Tag aufnimmt, drohen Nierensteine und Herzrhythmusstörungen. Im Zweifel sollte man seine Ärzt*in dazu befragen und evtl. die Blutspiegel des Vitamins messen lassen.
Ohne Eiweiß geht es nicht
Ein weiterer wichtiger Baustein in der knochenfreundlichen Ernährung ist Eiweiß. Eiweiß bildet das Kollagengerüst im Knochen, in das Kalzium und die anderen Mineralien eingelagert werden. Mangelt es an Eiweiß, wird der Knochenaufbau behindert und das Risiko für Osteoporose und Knochenbrüche steigt.
Pflanzliches Eiweiß scheint dabei etwas vorteilhafter zu sein als tierisches Eiweiß. Expert*innen empfehlen eine Kombination pflanzlicher und tierischer Eiweiße, bei Letzteren sind Milch, Eier und mageres Fleisch zu bevorzugen. Der Tagesbedarf für Männer und Frauen bis 65 Jahre beträgt 0,8g/kg Körpergewicht, der für Menschen über 65 Jahre 1,0 g/kgKG. Ein 70-jährigr Mensch mit einem Gewicht von 70 kg braucht also 70 g Eiweiß/Tag. Diese stecken zum Beispiel in
- 240 g Emmentaler oder 270 g Gouda,
- 270 g Erdnüssen
- 310 g Rindfleisch, 310 g Huhn oder 310 g Schweinefleisch
- 390 g Fisch
- 540 g Tofu oder
- 580 g Linsen.
Um den Eiweißbedarf von 70 g mit Getreide oder Kartoffeln zu decken, müsste man täglich 900 g Weizenbrot oder 3,5 kg Kartoffeln verzehren.
Hinweis: Wer eine eingeschränkte Nierenfunktion hat, muss etwas vorsichtig mit Eiweiß sein. Eine überhöhte Zufuhr belastet die Nieren, weil dadurch mehr Harnstoff und Säure entsteht. Menschen mit Nierenproblemen sollten bezüglich der Eiweißzufuhr immer Rücksprache mit ihrer Ärzt*in halten.
Vitamine, Magnesium und Spurenelemente
Für den gesunden Knochen sind viele weitere Nährstoffe erforderlich.
- Magnesium. Davon sollen etwa 300 bis 350 mg aufgenommen werden. Es steckt insbesondere in Mineralwässern, aber auch in Vollkornprodukten und Naturreis. Etwa ein Viertel der Erwachsenen in Deutschland erreicht die empfohlene tägliche Zufuhr nicht. Reicht eine Nahrungsumstellung nicht aus, können Supplemente zugeführt werden. 250 mg Magnesium stecken z. B. in 3,2 l Gerolsteiner Mineralwasser, 220 g Erdnüssen, 270 g Haferflocken und 320 g Naturreis.
- Vitamin K. Vitamin K fördert den Einbau von Kalzium in den Knochen, es gibt auch Hinweise, dass es die Kalziumausscheidung über die Niere hemmt. In Deutschland wird für Männer und Frauen über 51 Jahren eine tägliche Zufuhr von 65 Mikrogramm bzw. 80 Mikrogramm empfohlen. Vitamin K ist hitzestabil, wodurch beim Kochen kaum Verluste auftreten. 80 Mikrogramm Vitamin K sind enthalten in 12 g Grünkohl, 25 g Spinat, 200 g Spargel oder 320 g Rotkraut.
- Vitamin C. Vitamin C stimuliert die knochenbildenden Zellen, das für das Knochengerüst nötige Kollagen zu bilden. Etwa ein Drittel der Erwachsenen unterschreitet die erforderliche tägliche Zufuhr (95 mg für Frauen, 110 mg für Männer). Rauchen gilt als Vitamin-C-Killer, weshalb Rauchende einen höheren Bedarf haben (135 bzw. 155 mg). 110 mg Vitamin C finden sich in 70 g Petersilie, 100 g Paprika, 220 g Spinat, 250 g Kiwi oder 9 g Hagebutte. Wer den Bedarf mit Äpfeln oder Birnen decken möchte, muss davon täglich 920 g bzw. 2,4 kg zu sich nehmen.
- Zink. Zink fördert die Bildung des Knochengerüsts und trägt damit zum Knochenaufbau bei. Bei Mangelernährung und veganer Ernährung kann es zu Zinkmangel kommen. Etwa 30% der Männer und 20% der Frauen erreichen die erforderliche Tageszufuhr von 11-16 mg (Männer) und 7-10 mg (Frauen) nicht. Ein hoher Konsum von Vollkornprodukten oder unfermentierten Hülsenfrüchten kann zudem die Zinkaufnahme stören. 10 mg Zink sind enthalten in 45 g Austern, 200 g Rinderleber, 200 g Edamer, 280 g Rindfleisch und 300 g Erdnüssen.
Hinweis: Vitamin K hebt die gerinnungshemmende Wirkung von Marcumar auf. Bei Einnahme dieses Blutverdünners sollte man mit Vitamin-K-reichen Produkten vorsichtig sein und im Zweifel die Ärzt*in dazu befragen.
Was gibt es gegen Arthrose?
Mit einer guten Ernährung lässt sich einiges für den Knochen tun. Davon profitieren auch die Gelenke. Speziell für die Gesundheit der Gelenke gibt es weniger Möglichkeiten. Die meisten Empfehlungen sind nicht ausreichend durch Studien belegt oder haben nur einen geringen Effekt.
- Omega-3-Fettsäuren. Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) wirken entzündungshemmend. Besonders reichlich sind sie in Lachs und Hering enthalten. Als wichtigste pflanzliche Quellen gelten Raps-, Walnuss- und Leinöl. Distel- und Sonnenblumenöl sind ungünstig, weil sie mehr entzündungsfördernde Omega-6-Fettsäuren enthalten.
- Selen. Ein zu niedriger Selen-Spiegel kann möglicherweise eine Arthrose begünstigen. Die Ergebnisse aus Studien sind hier aber teils sehr widersprüchlich. Deutsche Böden sind eher selenarm, weshalb die empfohlenen Tagesdosen häufig nicht erreicht werden. Diese beträgt für Männer 70 Mikrogramm/Tag, für Frauen 60 Mikrogramm.
- Chondroitin und Glukosamin. Diese Knorpelbaustoffe sollen den Knorpelstoffwechsel fördern und den Bedarf für Schmerzmittel bei Arthrose reduzieren. Die Datenlage dazu ist allerdings nicht klar und mögliche Effekte auf Schmerzen und Funktionalität sehr gering. Chondroitin wird aus Knorpelgewebe von Schweinen, Rindern, Walen und Haifischen gewonnen, die empfohlene Tagesdosis sind 800 bis 1200 mg. Glukosamin stammt aus Krabben und Garnelen, die übliche tägliche Dosierung beträgt 800 bis 1500 mg pro Tag.
Antientzündlich hilft rheumatischen Gelenken
Für Menschen mit rheumatischen Gelenkbeschwerden ist eine antientzündliche Kost günstig. Dabei ist vor allem die Zufuhr von Arachidonsäure einzuschränken. Sie wird im Körper zu entzündungsfördernden Eicosanoiden umgewandelt, die Schübe auslösen können. Arachidonsäure ist vor allem in tierischen Produkten wie rotem Fleisch, Wurst und fettreichen Milchprodukten vorhanden, diese sollten deshalb in Maßen verzehrt werden. Günstig sind dagegen Lebensmittel mit reichlich Omega-3-Fettsäuren, denn die Fettsäuren vermindern den Abbau der Arachidonsäure zu den entzündungsfördernden Eicosanoiden.
Auch Antioxidanzien wie Vitamin C und E sowie Polyphenole und Carotinoide helfen gegen Entzündungen. Sie fangen freie Radikale ab und reduzieren damit den entzündlichen Kreislauf. Gute Quellen für Antioxidanzien sind Paprika, Johannisbeeren, Brokkoli, Nüsse, Oliven- und Rapsöl, Grünkohl, Knoblauch und Karotten. Die DGE empfiehlt eine Aufnahme von 95 bis 110 mg Vitamin C und 12 bis 15 mg Vitamin E. 3 bis 4 Esslöffel Beeren und eine Handvoll Nüsse decken diesen Bedarf in etwa ab.
Hinweis: Häufig wird eine Übersäuerung des Körpers als schädigend für Knochen und Gelenke genannt. Für diese Theorie gibt es allerdings keinen wissenschaftlichen Nachweis, entsprechende basische Produkte oder Diäten werden deshalb nicht empfohlen.
weiterlesen weniger

Der Fibromyalgie Einhalt gebieten
Schmerzen lindern, Schlaf verbessern-
Komplexe eigenständige Erkrankung
Das Fibromyalgie-Syndrom (oder einfacher, die Fibromyalgie) ist eine chronische Erkrankung, die durch diffuse, generalisierte Muskelschmerzen in verschiedenen Körperregionen gekennzeichnet ist. Das wird auch durch den lateinischen Namen ausgedrückt, der wörtlich übersetzt „Faser-Muskel-Schmerz“ bedeutet. Zusätzlich leiden die Betroffenen unter Schlafstörungen, Müdigkeit und ausgeprägter Erschöpfung. Auch vegetative Beschwerden wie Verdauungsstörungen oder vermehrtes Schwitzen werden beobachtet.
Besonders an diesem Schmerzsyndrom ist, dass sich keine organischen Schäden nachweisen lassen. Deshalb wurden Patient*innen mit Fibromyalgie lange Zeit nicht ernst genommen und die Beschwerden als psychosomatisch abgetan. 1990 definierten Fachgesellschaften die ersten Kriterien für die Erkrankung. Trotzdem zweifelten einige Kritiker*innen immer noch am Bestehen dieser Krankheit. Neuere Forschungen haben aber erbracht, dass es sich bei der Fibromyalgie tatsächlich um eine „echte“ eigenständige Krankheit handelt.
Bisher wurde die Fibromyalgie aufgrund ihrer Muskel-Sehnenschmerzen oft als rheumatische Erkrankung angesehen. Diese Einordnung greift neueren Kenntnissen zufolge jedoch zu kurz, denn das Syndrom ist deutlich komplexer. Schmerzexpert*innen ordnen das Fibromyalgie-Syndrom inzwischen dem noziplastischen Schmerz zu. Dieser Schmerz betrifft das gesamte Nervensystem und entsteht dadurch, dass die Schmerzverarbeitung gestört ist.
Die Ursache ist multifaktoriell – vermutlich spielen u. a. genetische Faktoren und psychosoziale Belastungen eine Rolle. Als Letztere werden z. B. Gewalterfahrungen in der Kindheit und im Erwachsenenalter, frühe negative Schmerzerfahrungen und andauernde kritische Lebensereignisse diskutiert.
Hinweis: Das Unwissen über das Fibromyalgie-Syndrom führte in der Vergangenheit zu vielen Fehldiagnosen. Betroffene – meist Frauen – wurden als hysterisch oder depressiv bezeichnet, manchmal galt auch die Menopause als Auslöser. Oft unterstellte man den Erkrankten sogar, sie würden die Schmerzen nur simulieren. Wie man heute weiß, trifft davon nichts zu.
Wie macht sich die Fibromyalgie bemerkbar?
Kennzeichnend für eine Fibromyalgie sind die über den Körper weit ausgedehnten Schmerzen sowie Muskelverspannungen und Muskelsteifigkeit. Sowohl die Stärke als auch die Art der Schmerzen variieren häufig. Das Ausmaß reicht von leicht bis unerträglich, empfunden werden die Schmerzen als brennend, schneidend, dumpf oder bohrend.
Auch die betroffenen Bereiche können wechseln. Sehr häufig werden Schmerzen am Rücken und an den Armen beschrieben, die sich wie Muskelkater anfühlen. Die Muskeln und die Muskel-Sehnenansätze sind oft druckschmerzhaft. Früher galten bestimmte Druckschmerzpunkte (sogenannte Tenderpoints) als beweisend für eine Fibromyalgie. Inzwischen weiß man aber, dass diese Tenderpoints nicht zwingend vorhanden sein müssen.
Neben den Schmerzen leiden Fibromyalgie-Patient*innen auch unter zahlreichen anderen Beschwerden. Bei fast allen ist der Schlaf gestört, als Folge kommt es zu einer ausgeprägten Tagesmüdigkeit. Viele Betroffene fühlen sich körperlich stark erschöpft bis hin zur Fatigue. Das vegetative Nervensystem ist ebenfalls oft beteiligt. Viele Kranke sind kälteempfindlicher oder schwitzen vermehrt, andere haben Missempfindungen und leiden unter Kribbeln. Magen-Darm-Störungen und Atembeschwerden kommen ebenfalls vor. Insgesamt werden bis zu 150 Symptome beschrieben, die mit einem Fibromyalgie-Syndrom einhergehen können.
Durch die starke Belastung entwickeln manche Betroffene auch seelische Beschwerden. So werden Konzentrationsschwierigkeiten (der sogenannte Fibro-Fog), aber auch Ängstlichkeit und Stimmungsschwankungen beklagt. In ausgeprägten Fällen kommt es sogar zu starken Depressionen. Ganz wichtig ist dabei: Diese Veränderungen sind nicht die Ursache der Erkrankung, sondern eine Folge der ständigen Schmerzen und Erschöpfung.
Hinweis: In Deutschland sind etwa 2% aller Erwachsenen von einer Fibromyalgie betroffen. Meist macht sich die Erkrankung im Alter zwischen 40 und 60 Jahren bemerkbar, aber auch Kinder und alte Menschen können darunter leiden. Insgesamt haben Frauen häufiger eine Fibromyalgie als Männer.
Ist es eine Fibromyalgie?
Schmerzen und Erschöpfung sind unspezifische Beschwerden, die bei vielen Erkrankungen vorkommen. Ob es sich dabei um eine Fibromyalgie handelt, erkennt die Ärzt*in anhand der Krankengeschichte, der geschilderten Symptome und der körperlichen Untersuchung.
Im ausführlichen Gespräch fragt die Ärzt*in danach, wie lange die Beschwerden schon vorhanden sind, wie sie sich zeigen und welche Begleiterscheinungen auftreten. Das Ausmaß der Schmerzen und Einschränkungen erfasst man mit speziellen Frage- und Dokumentationsbögen.
Danach wird die Patient*in körperlich untersucht. Dabei erkennt die Ärzt*in druckschmerzhafte Bereiche und dokumentiert sie ebenso wie die Areale des Körpers, in denen die Patient*in die Schmerzen angegeben hat. Die nach den früheren Kriterien geforderten Tenderpoints können untersucht werden, gelten aber nur noch als unterstützend für eine Diagnose. Entscheidend sind Ausdehnung und Stärke der Schmerzen. Zur Messung der Ausdehnung verwendet man den Widespread Pain Index (WPI), zur Messung der Stärke die Symptom Severity Scale (SSS).
Um wichtige Differenzialdiagnosen auszuschließen, führt die Ärzt*in je nach individuellem Fall verschiedene orthopädisch-neurologische Untersuchungen durch. Dazu gehören u.a. Beweglichkeitsprüfungen von Wirbelsäule und Gelenken sowie die Testung von Kraft und Sensibilität. Auch das Abfragen der eingenommenen Medikamente ist wichtig, denn einige Wirkstoffe können Muskelbeschwerden verursachen (z. B. Statine oder bestimmte Antibiotika).
Nach diesen Untersuchungen lässt sich meist erkennen, ob die heute geforderten Kriterien für die Diagnose einer Fibromyalgie vorliegen. Diese sind
- konstante Beschwerden über drei Monate oder mehr
- generalisierte Schmerzen in mindestens vier von fünf Körperregionen (Hand-Arm-Schulter rechts bzw. links, Fuß-Bein-Hüfte rechts bzw. links, Kopf/Hals/Rumpf)
- Ausdehnung und Ausmaß der Beschwerden, WPI ≥ 7 und ein SSS ≥5 oder ein WPI 4-6 und ein SSS ≥9
Einen bestimmten Laborwert, der die Fibromyalgie anzeigt, gibt es bisher nicht. Zwar wurden bei einigen Betroffenen erniedrigte Werte des Botenstoffs Serotonin, bei anderen erhöhte Werte der Substanz P gefunden – für eine Diagnose sind diese Werte bisher aber nicht geeignet. Trotzdem werden meist Laboruntersuchungen angeordnet. Damit lassen sich Erkrankungen ausschließen, die ähnliche Beschwerden wie eine Fibromyalgie auslösen können. Dazu gehören z. B. rheumatische oder Muskelerkrankungen, die Lyme-Arthritis oder eine Schilddrüsenunterfunktion.
Hinweis: Menschen mit Fibromyalgie haben oft einen langen Ärzt*innen-Marathon hinter sich, bis die Diagnose gestellt wird. Prinzipiell ist zunächst die Hausärzt*in die erste Anlaufstation für die Abklärung, im Zweifel kann man von dort zu einer Fachärzt*in überwiesen werden. Zur Weiterbehandlung bei bestehender Diagnose eignen sich Schmerzspezialist*innen, es gibt auch Spezialkliniken mit Fibromyalgie-Ambulanzen.
Bewegung ist das A und O
Die Fibromyalgie ist ein chronisches Schmerzsyndrom, das nicht geheilt, wohl aber gelindert werden kann. Es ist wichtig, dass Patient*in und Ärzt*in gemeinsam ein Therapieziel erarbeiten und die Behandlung darauf ausrichten. Ein realistisches Ziel ist zum Beispiel, Schmerzen, Müdigkeit und Schlafstörungen um mindestens 30 % zu reduzieren.
Basis der Behandlung ist die Psychoedukation inklusive einer ausführlichen Aufklärung über die Erkrankung. Die Patient*in lernt dabei, dass die Fibromyalgie nicht lebensbedrohlich ist und sich die Beschwerden durch eigene Aktivität lindern lassen.
Die Therapie erfolgt nach dem Schweregrad der Erkrankung. Bei leichterer Ausprägung reichen oft eine diszipliniert durchgeführte Bewegungstherapie und die Förderung sozialer und geistiger Aktivitäten. In schweren Fällen kommen Medikamente hinzu.
- Bewegungstherapie. Körperliche Bewegung hat eine Schlüsselrolle bei der Behandlung. Es ist zweifelsfrei nachgewiesen, dass regelmäßiges Training fast alle Fibromyalgiebeschwerden nachhaltig bessert. Ein Programm mit drei Trainingseinheiten von 30 bis 60 Minuten pro Woche steigert die Lebensqualität und senkt die Schmerzen. Zum Ausdauertraining eignen sich schnelles Spazierengehen, Tanzen, Radfahren oder Aquajogging. Empfohlen werden je 2-3 Mal pro Woche über 30 Minuten. Zusätzlich sind Wasser- und Trockengymnastik mit Flexibilitäts- und Kräftigungsübungen günstig. Als effektiv hat sich auch Zumba erwiesen – entscheidend ist, dass die Betroffenen in Bewegung kommen und bleiben.
- Soziale Aktivitäten. Oft führt die Fibromyalgie zu so starker Erschöpfung, dass die Betroffenen Aktivitäten lieber meiden und sich zu Hause ausruhen. Doch gerade regelmäßige soziale Kontakte, Freizeitunternehmungen und Hobbys bessern die Lebensqualität und helfen, Stress und Depressionen zu reduzieren.
- Physiotherapie. Ob Osteopathie, manuelle Therapie oder spezielle Massagen grundlegend hilfreich sind, wird kontrovers diskutiert. Akute Schmerzen lassen sich aber Studien zufolge durchaus von erfahrenen Therapeut*innen mittels Druck-Massage-Manipulationen lindern.
- Physikalische Therapie: Vibrationstraining, Wärme- oder Kälteanwendungen und Hydrotherapie werden von vielen Betroffenen als lindernd empfunden und können individuell ausprobiert werden. Nachteil ist allerdings, dass diese Behandlungen meist selbst bezahlt werden müssen. Bei Wärmebehandlungen ist außerdem zu beachten, dass die überempfindlichen Körperbereiche durch zu große Wärme überreizt werden können. Sowohl Sauna als auch Infrarotkabinen oder Einreibungen mit wärmenden Salben sollten deshalb mit Vorsicht genossen werden.
- Psychotherapie. Wenn die Betroffenen die Krankheit psychisch nicht bewältigen oder psychische Begleitstörungen vorliegen, sind v. a. psychotherapeutische Verfahren eine Option. Es kommen insbesondere die kognitive Verhaltenstherapie und Biofeedback infrage. Viele Betroffene empfinden auch achtsamkeitsbasierte Stressreduktion und Entspannungsverfahren als hilfreich.
Medikamente zur Behandlung der Fibromyalgie
Etwa 30 bis 40 % der Betroffenen sprechen nicht ausreichend auf die nicht-medikamentöse Therapie an. Sie benötigen gegen ihre Schmerzen und Beschwerden Medikamente. Allerdings ist in Deutschland kein Wirkstoff explizit zur Behandlung der Fibromyalgie zugelassen, ihr Einsatz erfolgt also „off label“. Prinzipiell gilt dabei, dass Medikamente nur zeitlich befristet und nur im Rahmen eines Gesamttherapiekonzepts eingesetzt werden sollen.
Verwendet werden dabei verschiedene Substanzgruppen. Dazu gehören Antidepressiva und Antikonvulsiva. Letztere sind Wirkstoffe, die gegen epileptische Anfälle entwickelt wurden und übermäßige Nervenzellaktivitäten hemmen. In Ausnahmefällen kommen auch schwache Opioide in Frage. Welche davon verordnet werden, entscheidet die Ärzt*in aufgrund der Schmerzintensität und der begleitenden Beschwerden.
- Am häufigsten bei Fibromyalgie verwendet wird das Antidepressivum Amitriptylin. Es dämpft die Schmerzwahrnehmung im Gehirn, indem es die Wiederaufnahme der Botenstoffe Noradrenalin und Serotonin hemmt. Durch einen weiteren Wirkmechanismus verbessert es zusätzlich den Schlaf. Nebenwirkungen sind u.a. Mundtrockenheit, Schläfrigkeit, Kopfschmerzen und Gewichtszunahme. Liegt neben der Fibromyalgie eine Depression vor, verordnen die Ärzt*innen oft das Antidepressivum Duloxetin. Es wirkt ähnlich wie Amitryptilin und bessert dadurch Schmerz, Schlaf und die Stimmung.
- Auch das Antikonvulsivum Pregabalin hat einen Einfluss auf die zentrale Schmerzverarbeitung. Es dämpft u. a. die hypersensiblen Schmerzwege. Durch die Stabilisierung der Nervenzellen bessern sich Schmerzen, Schlaf und Erschöpfung bei den Betroffenen. Es ist eine gute Option, wenn die Betroffenen begleitend unter einer Angststörung leiden. Als Nebenwirkung kann es zu Gewichtszunahme und Wassereinlagerung in den Beinen kommen.
- Bei sehr schweren, therapieresistenten Schmerzanfällen kann das schwache Opioid Tramadol als akutes „Rettungsmittel“ helfen. Aufgrund des Abhängigkeitsrisikos darf es aber nur kurzfristig eingenommen werden.
Viele Schmerzmittel sind bei der Fibromyalgie unwirksam oder haben ein zu ausgeprägtes Nebenwirkungsrisiko und werden daher nicht empfohlen. Dazu gehören nichtsteroidale Antirheumatika (NSAR) und Paracetamol, aber auch starke Opioide, Schlafmittel und muskelentspannende Substanzen. Ob Cannabinoide helfen, wird noch diskutiert. In einer aktuellen Studie besserte THC-reiches Cannabisöl bei den untersuchten Patient*innen Schmerz und Fatigue.
Leben mit Fibromyalgie
Die Fibromyalgie ist keine lebensbedrohliche Erkrankung. Weil dabei keine Organe geschädigt werden, beeinflusst die Erkrankung selbst auch die Lebenserwartung nicht. Trotzdem leiden viele Fibromyalgie-Patient*innen unter einer stark eingeschränkten Lebensqualität. Daran sind nicht nur die Schmerzen Schuld. Dauermüdigkeit, Erschöpfung und Konzentrationsschwierigkeiten können Alltag und Beruf erschweren und ein normales Leben fast unmöglich machen.
Oft ist es für die Betroffenen schwierig, anderen ihre Schmerzen und ihre Erschöpfung zu vermitteln. Denn Menschen, die nicht darunter leiden, können sich das Ausmaß der Beschwerden oft nicht vorstellen und verstehen die Erkrankung nicht. Deshalb sind gerade für Fibromyalgie-Patientinnen Selbsthilfegruppen so wichtig. Beim Austausch mit Leidensgenoss*innen können Probleme besprochen und Lösungswege diskutiert werden. Oft unterstützen Selbsthilfegruppen auch dabei, therapeutisch am Ball zu bleiben. Denn um der Fibromyalgie mit mehr Bewegung und einem aktiven Lebensstil effektiv zu begegnen, sind Ausdauer und Disziplin nötig. Fibro-Fog und Erschöpfung machen es aber häufig schwer, den inneren Schweinehund zu überwinden. Mitbetroffene und Selbsthilfegruppen können bei diesem Dauerkampf gegen die Erkrankung helfen. Selbsthilfegruppen findet man auf den Webseiten der Deutschen Fibromyalgie Vereinigung (DFV) oder bei der Fibromyalgie-Liga Deutschland.
Auch die Deutsche Schmerz-Liga bietet Links zu Selbsthilfegruppen sowie eine zentrale Hotline an. Eine besonders gute Sache sind auch Patientenschulungen. So hat z. B. die Rheuma-Liga gemeinsam mit der Deutschen Gesellschaft für Rheumatologie ein Schulungsprogramm für Betroffene entwickelt. In Kleingruppen werden die Patient*innen in mehreren Sitzungen über Therapiemöglichkeiten informiert. Wenn der Kurs ärztlich verordnet wird, übernehmen die Krankenkassen häufig die Kosten.
Quellen: DGS-Praxisleitlinie Fibromyalgie-Syndrom, Deutsche Schmerzgesellschaft e. V.
weiterlesen weniger